World Obesity Day – 4th of March – Giornata Mondiale dell’Obesità – 4 marzo – ha l’obiettivo di aumentare la consapevolezza e promuovere soluzioni concrete per affrontare la crisi globale dell’obesità. L’obesità è emersa come una delle sfide di salute pubblica più urgenti del XXI secolo, con una diffusione che ha raggiunto proporzioni pandemiche a livello globale. Secondo i dati, si prevede che la prevalenza dell’obesità tra gli adulti aumenterà da 0,81 miliardi nel 2020 a 1,53 miliardi nel 2035, rappresentando un incremento dell’88,9%. Si stima che entro il 2035 una persona su quattro vivrà con l’obesità.
Secondo la Obesity Medicine Association, l’obesità non è più considerata solo un fattore di rischio per lo sviluppo di altre malattie, come quelle cardiovascolari, ma una malattia cronica, recidivante e neurocomportamentale (condizione o disturbo anormale), associata a un aumento dell’accumulo di massa grassa disfunzionale e anormale, che comporta conseguenze metaboliche, biomeccaniche e psicosociali. D’altra parte, secondo l’Organizzazione Mondiale della Sanità, l’obesità viene classificata utilizzando l’indice di massa corporea (BMI: 25–29,9 kg/m² = sovrappeso, BMI > 30 kg/m² = obesità), un parametro non molto preciso poiché non tiene conto della massa muscolare.
È importante sottolineare che obesità e sindrome metabolica sono condizioni diverse. Come diagnosticano i professionisti della salute la sindrome metabolica? Devono essere soddisfatti almeno tre dei seguenti criteri:
- obesità centrale o addominale (circonferenza vita ≥80 cm nelle donne e ≥102 cm negli uomini);
• alti livelli di trigliceridi nel sangue (>1,7 mmol/L o ≥150 mg/dL);
• livelli ridotti di lipoproteine ad alta densità (HDL) (<1,3 mmol/L o <50 mg/dL nelle donne e <1,0 mmol/L o <40 mg/dL negli uomini);
• pressione sanguigna elevata (sistolica ≥130 e/o diastolica ≥85 mmHg o assunzione di farmaci antipertensivi);
• elevati livelli di glucosio a digiuno (glicemia ≥5,6 mmol/L o ≥100 mg/dL o trattamento ipoglicemizzante in corso).
Il bilancio energetico è regolato dai meccanismi neurobiologici del sistema nervoso centrale (Figura 1). Questo assicura un equilibrio continuo tra l’introito di nutrienti da un lato della bilancia e il dispendio energetico attraverso l’attività fisica dall’altro. Il percorso anabolico include neuroni nel nucleo arcuato dell’ipotalamo che coesprimono neuropeptide Y (NPY) e proteina correlata all’agouti (AgRP), i quali stimolano l’assunzione di cibo e sopprimono il dispendio energetico. La grelina, anche chiamata “ormone della fame”, è secreta dalle cellule P/D1 nel fondo gastrico e nell’intestino superiore, attiva i neuroni NPY/AgRP e stimola l’assunzione di cibo.
Al contrario, un importante percorso catabolico è costituito da neuroni specifici che producono l’ormone α-melanocita-stimolante, derivato dal precursore prepro-opiomelanocortina (POMC), il quale stimola il dispendio energetico e sopprime l’appetito. I neuroni POMC esprimono anche il transcript regolato da cocaina-anfetamina (CART), che, in collaborazione con l’ormone α-melanocita-stimolante, riduce l’assunzione di cibo.
Figure 1. Neurobiological mechanisms of the central nervous system. Adapted from Schwartz MW, Woods SC, Porte DJ, Seeley RJ, Baskin DG: Central nervous system control of food intake. Nature 404:661–671, 2000.
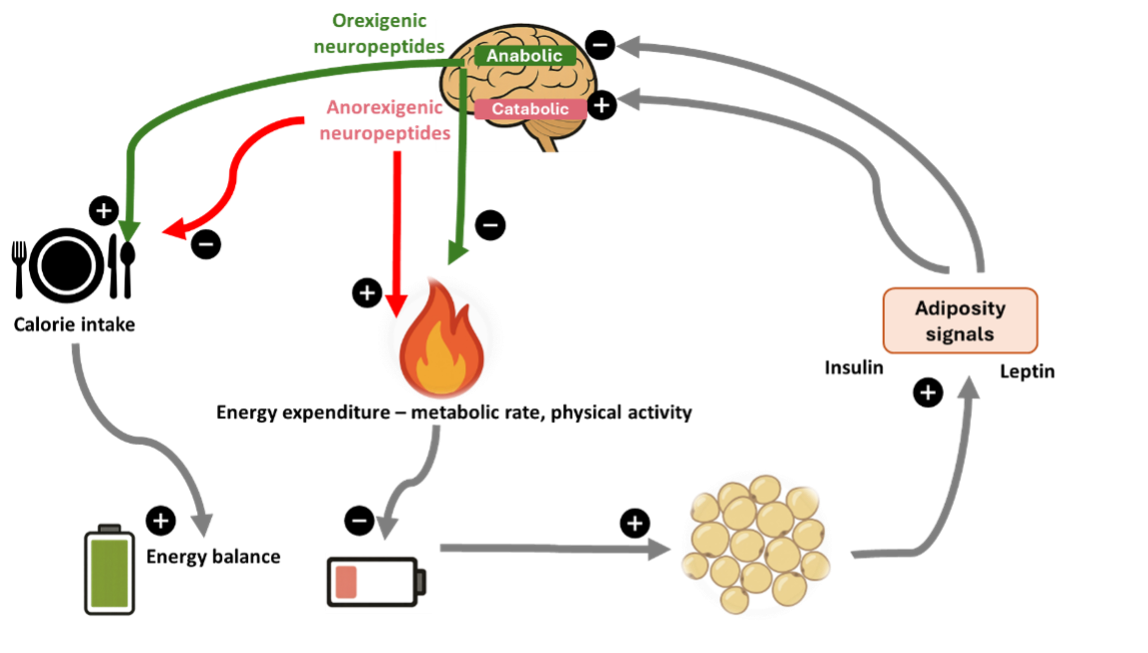
La leptina è conosciuta anche come “ormone della sazietà”; la sua iperproduzione porta a un’insensibilità della risposta dell’ipotalamo all’eccessiva alimentazione e a un ritardo nel senso di sazietà. Le concentrazioni di leptina e insulina nel sangue riflettono i livelli di grasso corporeo (una maggiore massa adiposa porta a resistenza alla leptina e all’insulina) e influenzano l’ipotalamo promuovendo la via catabolica e sopprimendo quella anabolica. Tuttavia, la leptina non è l’unico “attore” nella promozione della sazietà: altri incretini, come il peptide-1 glucagone simile (GLP-1), il polipeptide inibitore gastrico (GIP), l’ossintomodulina e il peptide YY, svolgono anch’essi un ruolo importante nella regolazione dell’assunzione di cibo.
Come promuovono queste vie di segnalazione l’equilibrio energetico?
Quando i livelli dei segnali dell’adiposità scendono al di sotto della norma durante un bilancio energetico negativo (favorendo la perdita di peso), la via anabolica viene fortemente attivata (es. aumento dell’assunzione di cibo, riduzione del dispendio energetico), mentre quella catabolica viene soppressa. Poiché le vie anaboliche sono già inibite da normali livelli di segnali dell’adiposità, un’ulteriore soppressione ha un impatto minimo sulla risposta a segnali di adiposità aumentata. Di conseguenza, la risposta a un bilancio energetico positivo (aumento di peso) è meno marcata e guidata principalmente dall’aumento dell’attività della via catabolica, che porta all’inibizione dell’assunzione di cibo e a un aumento del metabolismo (la secrezione di POMC/CART prevale sulla segnalazione di NPY/AgRP).
Ma le persone obese possono essere metabolicamente sane e cosa significa?
La risposta è no. I cosiddetti individui “obesi metabolicamente sani” presentano un aumento del tessuto adiposo bianco sottocutaneo, senza eccessivi depositi di grasso intra-addominale (nel fegato, nei muscoli scheletrici, nel cuore, nel pancreas), livelli normali di marker di infiammazione sistemica, ma livelli aumentati di leptina e resistina. La resistina è associata alla resistenza all’insulina, che è uno dei fattori di rischio per lo sviluppo della sindrome metabolica, del prediabete e del diabete. L’obesità “metabolicamente sana” riduce il rischio di sviluppare diabete di tipo 2 e malattie cardiovascolari nel breve termine, ma è comunque associata a un rischio aumentato di malattie cardiovascolari: +49% di rischio di coronaropatia, +7% di rischio di malattia cerebrovascolare e +96% di rischio di insufficienza cardiaca.
È impossibile modificare la genetica, le malattie neurobiologiche, il sesso, l’età e l’altezza, ma una grande parte dei fattori di rischio dell’obesità può comunque essere modificata – come la dieta, l’attività fisica, i comportamenti, i fattori ambientali, la salute fisica e mentale. E prima si interviene su questi fattori modificabili, meglio è.
Se parliamo di quanto peso sia necessario perdere per migliorare le complicazioni legate all’obesità, anche solo una riduzione dell’1-5% del peso corporeo totale può normalizzare la pressione sanguigna e la glicemia. Naturalmente, una riduzione maggiore comporta benefici più significativi per la salute – ad esempio, una perdita del 5-10% del peso corporeo può ridurre l’accumulo di adipociti nel fegato (migliorando la malattia epatica steatosica metabolica, precedentemente nota come steatosi epatica non alcolica).



